| Periodontics�����a���� |
|
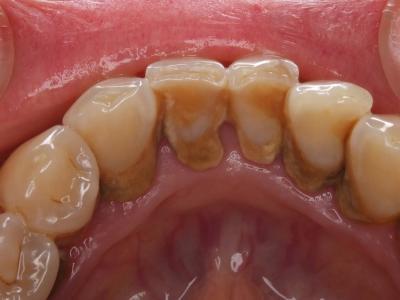 |
||||||||
|
|
| Denture���ꎕ���� |
|
|
|
|
| TMD�{�ߏǎ��� |
|
| Dental Care�\�h���� |
|
HEAD LINE |
| TDO�̍��ǎ��� |
| TDO�̒������� |
|
| TDO�̖��� |
|
| TDO�̖ŋۂɂ��� |
|
| �e�m�炸�̔��� |
|
| Dentofacial Orthopedic�{��ʋ������� |
|
